印度 Ceritinib SPEXIB 赛立替尼 色瑞替尼 诺萨克 塞瑞替尼、色瑞替尼、赛立替尼 赞可达 Zykadia(Ceritinib Capsules)塞瑞替尼胶囊
| 数量: | 库存 0 件 |
【英文商品名】spexib
【英文药品名】Ceritinib
【中文药品名】色瑞替尼
【生产厂家名】诺华制药
适应证和用途
色瑞替尼是壹种激酶抑制剂适用为对克坐替尼[crizotinib]治疗后已进展或不能耐受的间变性淋巴瘤激酶(ALK)-阳性转移非小细胞肺癌(NSCLC)患者的治疗。这个是壹种是在根据肿瘤反应率和反应时间在加速批准下被批准的。尚未确定生存或疾病-相关症状改善。可能依验证性试验临床获益证实和描述情况而确定继续批准这个适应证。
剂量和给药方法
每天1次口服750 mg。空腹给予ZYKADIA(即,不要餐后2小时内给予)。
剂型和规格
胶囊:150 mg
百度百科您身边的百科全书
ALK检测
本品必须在有使用经验的医疗机构中并在特定的专业技术人员指导下使用。
服用本品前,必须通过准确及经充分验证的检测方法进行ALK突变检测,确认为ALK阳性的NSCLC患者方可接受本品治疗。
剂量
本品的推荐剂量为每日一次,每次450mg,每天在同一时间口服给药,药物应与食物同时服用。
只要观察到临床获益,应持续治疗直至疾病进展或出现不可耐受的毒性。
如果忘记服药,且距下次服药时间间隔12小时以上时,患者应补服漏服的剂量。若治疗期间发生呕吐,患者不应服用额外剂量,但应继续服用下次计划剂量。
剂量调整
根据患者个体的安全性或耐受性情况,在治疗过程中可能需要暂时中断使用本品或下调剂量。如果下调剂量是因未列于表1的药物不良反应所致,则应以150mg的下调幅度逐渐减少本品的日剂量。应注意早期识别药物不良反应并及早给予标准的支持性治疗措施。
对于无法耐受每日随餐服用150mg剂量的患者,应停用本品。
表1总结了针对部分药物不良反应,对本品进行停药、减量或终止治疗的建议。


针对强效CYP3A抑制剂的剂量调整
本品治疗期间应避免联合使用强效CYP3A抑制剂。如果必须同时使用强效CYP3A抑制剂,则应将塞瑞替尼的剂量减少约三分之一,取整至最接近的150 mg整数倍剂量。应密切监测患者的安全情况。当停止给予强效CYP3A抑制剂后,恢复使用强效CYP3A抑制剂之前塞瑞替尼的用药剂量。
特殊人群
肾损害患者
目前尚无针对肾损害患者进行的药代动力学研究。然而,基于现有数据,本品通过肾脏的消除可以忽略不计。因此,对于轻中度肾功能不全患者,无需调整剂量。严重肾功能不全患者应谨慎使用本品,因为尚无该类人群的用药经验。
肝损害患者
对于重度肝损伤患者(Child-Pugh C),应将本品的剂量下调约三分之一,取整至最接近的150 mg剂量强度的倍数。轻度(Child-Pugh A)或中度(Child-Pugh B)肝损伤患者不推荐进行剂量调整。
用药方法
本品应每日一次,并且在每天同一时间随餐口服给药。可随正餐也可随简餐服用。患者应用水将胶囊整粒吞下,不可咀嚼或压碎。
安全性特征概述
下列药物不良反应反映的是925例接受每日一次空腹口服750 mg剂量治疗的ALK阳性晚期NSCLC患者塞瑞替尼的暴露情况,这些患者来自7项临床研究,包括2项随机、阳性对照的III期研究[A2301(ASCEND-4)和A2303(ASCEND-5)]。
塞瑞替尼750mg空腹给药的中位暴露时间为44.9周(范围:0.1~200.1周)。62.2%患者发生了剂量下调,74.8%患者发生了给药中断。导致永久终止本品治疗的不良事件发生率为12.1%。导致终止本品治疗的最常见不良事件(AE)(>0.5%)为感染性肺炎(0.6%)和呼吸衰竭(0.6%)。
750mg空腹给予本品治疗的患者中发生率≥10%的药物相关不良反应(ADRs)包括腹泻、恶心、呕吐、肝脏实验室检查异常、疲劳、腹痛、食欲下降、体重减轻、便秘、血肌酐升高、皮疹、贫血和食管疾病。
750mg空腹给予本品治疗的患者中发生率≥5%的3/4级ADR包括肝脏实验室检查异常、疲劳、呕吐、高血糖、恶心及腹泻。
一项在既往接受过治疗和既往未接受过治疗的ALK-阳性NSCLC患者进行的剂量优化研究A2112(ASCEND-8)中,评估了伴低脂肪餐每日口服给予塞瑞替尼450 mg或600 mg相对于空腹给予750 mg的全身暴露量、有效性和安全性。
结果显示,除了后面描述的胃肠道不良反应外,与食物同服本品450 mg(N=89)总体安全性特征与空腹给药本品750 mg(N=90)相符,同时达到可比的稳态暴露量。相比750mg空腹给药(腹泻76%,恶心50%,呕吐56%,12%报告了3/4级不良反应),与食物同服本品450 mg患者的胃肠道药物不良反应发生率和严重程度降低(腹泻56%,恶心45%,呕吐35%,1.1%报告了3/4级不良反应)。
随餐服用本品450 mg患者有10%发生了至少1次需要剂量下调的不良事件,有42%发生了至少1次需要中断给药的不良事件。因任何原因首次剂量下调的中位时间为8周。
临床试验中的药物不良反应列表总结
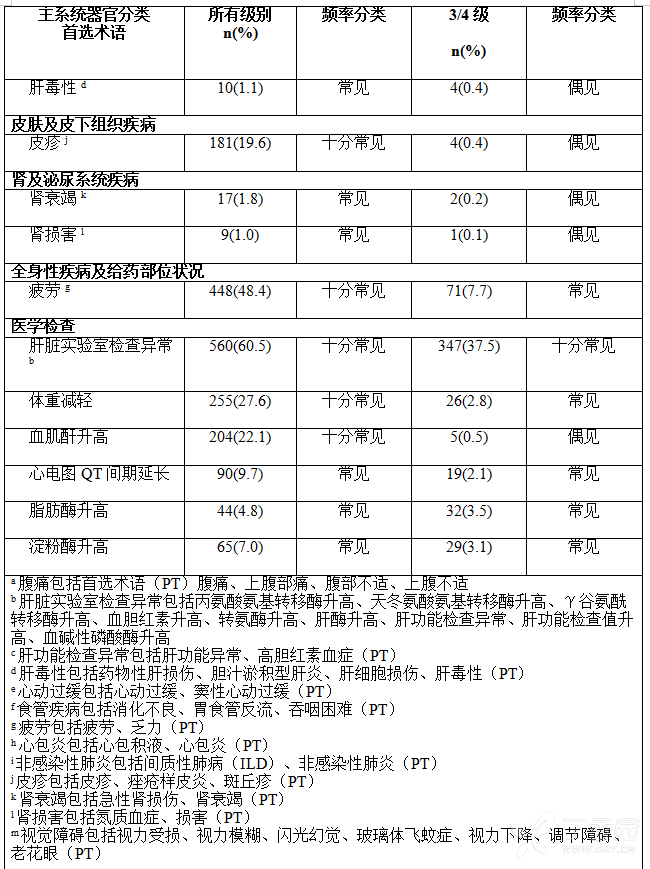
表2提供了7项临床研究中经750mg剂量空腹给药治疗的患者(N=925)中报告的塞瑞替尼相关ADRs发生频率分类。对于部分胃肠道不良反应(腹泻,恶心,呕吐)的发生频率,也包括了每天给药一次450mg随餐剂量的患者的数据(N=89)。
根据MedDRA系统器官分类列出ADRs。在每个系统器官分类项下,药物不良反应均按发生频率进行排序,最常见的反应排第一。此外,基于以下惯例(CIOMS III)对每种药物不良反应的相应频率进行分类:十分常见(≥1/10);常见(≥1/100至<1/10);偶见(≥1/1000至<1/100);罕见(≥1/10000至<1/1000);十分罕见(<1/10000);未知(无法根据现有数据进行估计)。


特殊人群
老年人群
在7项临床研究中,168/925例(18.2%)塞瑞替尼治疗患者的年龄≥65岁。年龄≥65岁患者中的安全性特征与年龄小于65岁的患者相似。
中国人群不良反应-CLDK378A2109的安全性
在中国开展的一项单臂、多中心研究A2109中,入选了103例既往接受过克唑替尼治疗且接受或未接受过化疗(最多允许2线化疗)的局部晚期或转移性ALK阳性NSCLC患者。所有患者以750mg每日一次空腹服药剂量开始塞瑞替尼治疗,对于不能耐受方案规定的给药计划的患者,允许进行剂量调整或暂停给药。
每次剂量下调的梯度为150mg,最低维持治疗的剂量为每日300mg。截止研究的主要分析日期,暴露的中位持续时间为7.06个月(0~18.8个月),49例(47.6%)患者剂量降低至少一次;其中15例患者剂量降低一次以上。观察到的药物相关不良反应与塞瑞替尼其他研究中的结果相似。详见表3。
![图片描述] (https://img1.dxycdn.com/2019/0313/478/3333842192459889295-20.png)
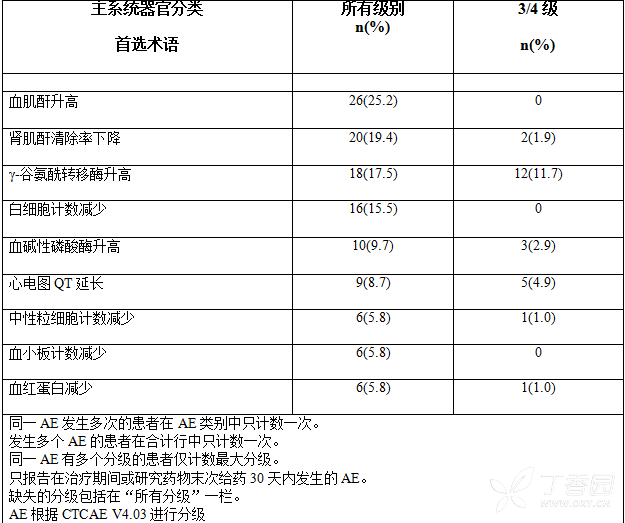
该部分数据反映了925名ALK阳性NSCLC患者空腹条件下服用本品750 mg每日一次的安全性,汇总了7项临床研究的数据(与推荐剂量[与食物同服450 mg]类似的全身暴露量)。
在一项剂量优化研究中(ASCEND-8)空腹服用750 mg每日一次患者与食物同服450 mg患者之间,除了所描述的胃肠道不良反应发生率降低,所描述的其他毒性发生率未见具有临床意义的差异。
胃肠道不良反应
空腹条件下接受本品750 mg治疗的患者中发生重度胃肠道毒性。在多项临床研究中接受本品治疗的925例患者中,95%的患者发生了腹泻、恶心、呕吐或腹痛,其中14%的患者为重度病例(3级或4级)。36%的患者由于腹泻、恶心、呕吐或腹痛需要中断给药或者下调剂量,1.6%的患者停止治疗。
一项剂量优化研究(ASCEND-8)中89例应用推荐剂量(与食物同服本品450 mg)治疗患者76%发生了腹泻、恶心、呕吐或腹痛。大多数为1级事件(51%)。1例患者出现3级腹泻。没有患者出现需要剂量下调的腹泻、恶心、呕吐或腹痛;8%患者发生了需要至少1次中断给药的腹泻或恶心。
根据临床指征,给予患者标准监测及管理,包括止泻、止吐及补液治疗。基于药物不良反应的严重程度,按表1所示暂停给药并以下调后的剂量重新开始服用本品。
肝毒性
接受本品治疗的患者可发生药物诱导的肝毒性。在多项临床研究中接受本品治疗的925例患者中,28%的患者发生了丙氨酸氨基转移酶(ALT)升高>5倍正常值上限(ULN),16%的患者发生了天门冬氨酸氨基转移酶(AST)升高>5倍ULN。临床研究中0.3%的患者同时出现ALT/AST大于3倍ULN和总胆红素大于2倍ULN且碱性磷酸酶小于2倍ULN。大约1.0%的患者由于肝毒性需要永久停药。
患者开始治疗前应进行肝功能检测(包括ALT、AST和总胆红素),之后每月检测一次。已出现转氨酶升高的患者应根据临床指征进行更频繁的监测。基于药物不良反应的严重程度,按表1所示暂停给药并以下调后的剂量重新开始服用本品或永久终止本品。
间质性肺病(ILD)/非感染性肺炎
接受本品治疗的患者可能出现重度、危及生命或致死性ILD/非感染性肺炎。在多项临床研究中,925例本品治疗患者中有2.1%报告了ILD/非感染性肺炎。1.3%的患者报告了国家癌症研究所常见不良反应评价标准(NCI CTCAE)3或4级的ILD/非感染性肺炎,其中0.2%的患者报告了致死性事件。在多项临床研究中,10例(1.1%)患者因ILD/非感染性肺炎终止本品。
监测患者出现的提示ILD/非感染性肺炎的肺部症状(如呼吸困难,可伴有咳嗽和低热,X线胸片示弥漫阴影,低氧血症)。排除ILD/非感染性肺炎的其他潜在病因,一旦诊断为治疗相关的任何级别的ILD/非感染性肺炎,患者应永久终止本品。
QT间期延长
接受本品治疗的患者可发生QTc间期延长,可能会导致室性心动过速的风险增加(例如尖端扭转型室性心动过速)或猝死。在多项临床研究中,919例患者中有6%的患者在基线后ECG评估时出现了至少1次的较基线大于60毫秒的QTc间期延长。
空腹接受750 mg本品治疗的大约1.3%患者中发现QTc间期大于500毫秒。一项药代动力学/药效学分析表明本品可引起浓度依赖性的QTc间期延长。在多项临床研究中,0.2%的患者由于QTc延长终止塞瑞替尼治疗。
先天性长QT综合征患者应尽可能避免使用本品。充血性心力衰竭、心动过缓、电解质异常或正在使用已知可延长QT间期的药物的患者,应定期监测心电图(ECG)及电解质。若患者出现呕吐、腹泻、脱水或肾功能受损,应根据临床指征纠正其电解质水平。
至少2次独立心电图(ECG)提示QTc间期>500毫秒的患者应暂停给药,直至QTc间期<481毫秒;如基线QTc≥481毫秒,则应恢复至基线水平,后按表1所示,在下调剂量后重新开始服用本品。出现QTc间期延长伴尖端扭转型室性心动过速或多形性室性心动过速或严重心律失常的体征/症状的患者需永久终止本品。
高血糖
接受本品治疗的患者可能出现高血糖。在925例患者中,基于实验室检查结果,13%的患者出现了CTCAE 3或4级高血糖。患糖尿病和/或同时使用糖皮质激素的患者高血糖风险较高。本品治疗开始之前监测空腹血清葡萄糖,之后根据临床指征定期监测。
根据指征开始使用或优化降糖药物治疗。基于药物不良反应的严重程度,暂停本品给药直至高血糖被充分控制,后按表1所示,以下调后的剂量重新开始服用本品。如最佳治疗不能充分控制高血糖,则永久终止本品。
心动过缓
接受本品治疗的患者可能出现心动过缓。在925例患者中,1%出现新发窦性心动过缓(定义为每分钟心率小于50次)。1%的患者报告了心动过缓的药物不良反应。没有患者需要终止治疗,0.1%的患者由于心动过缓中断治疗,随后降低剂量。
本品应尽量避免与其他已知可致心动过缓的药物(例如,β受体阻滞剂、非二氢吡啶类钙拮抗剂、可乐定及地高辛)联用。定期监测心率及血压。如发生不危及生命的症状性心动过缓,应暂停本品直至恢复至无症状性心动过缓或心率≥60 bpm,评估合并用药,并调整本品的剂量。
如发生危及生命的心动过缓且未发现可致心动过缓的合并用药,应永久终止本品;如存在已知可致心动过缓或低血压的合并用药,则暂停本品直至恢复至无症状性心动过缓或心率≥60 bpm,如合并用药能够调整或终止,则在恢复至无症状性心动过缓或心率≥60 bpm后,按表1所示,以下调的剂量重新开始服用本品并密切监测。
胰腺炎
在接受本品治疗患者中发生了胰腺炎。临床试验中有不到1%的本品治疗患者报告胰腺炎,包括一例死亡。在多项临床研究中,7%的本品治疗患者出现CTCAE 3~4级的淀粉酶升高,14%的患者出现CTCAE 3~4级的脂肪酶升高。
本品治疗开始之前监测脂肪酶和淀粉酶,之后根据临床指征定期监测。根据实验室异常的严重程度,暂停使用本品,并以减低后的剂量重新开始用药,具体参见表1中描述。
对驾驶和机器操作能力的影响
本品对驾驶及机器操作的影响轻微。但患者在治疗期间应谨慎驾驶或操作机器,因为患者可能出现疲劳或视觉障碍。
可能会增加本品血浆浓度的药物
强效CYP3A抑制剂
与单独接受本品治疗相比,健康受试者空腹服用450mg本品联合酮康唑(每次200mg,每日两次,共14天),一种强CYP3A/P-gp抑制剂,导致本品AUCinf和Cmax分别升高了2.9倍和1.2倍。通过模拟预测显示,联合服用降低剂量的本品和酮康唑(200mg,每日两次)14天,达到稳态后本品的AUC和单独服用本品的稳态AUC相似。
应避免本品治疗期间,同时使用强效CYP3A抑制剂。如果同时使用强效CYP3A抑制剂(包括但不限于利托那韦、沙奎那韦、泰利霉素、酮康唑、伊曲康唑、伏立康唑、泊沙康唑、奈法唑酮)无法避免,则应将本品的剂量减少约三分之一,并近似为150mg剂量规格的倍数。当停止给予CYP3A抑制剂后,恢复使用强CYP3A抑制剂之前的给药剂量。
P-gp抑制剂
体外研究数据显示,本品是外排型转运蛋白P-糖蛋白(P-gp)的底物。如果本品与抑制P-gp的药物联合使用,可能导致本品浓度升高。联合使用P-gp抑制剂时应谨慎,并小心监测不良反应。
可能会降低本品血浆浓度的药物
强效CYP3A和P-gp诱导剂
与单独接受本品治疗相比,健康受试者空腹服用750mg单剂量本品联合利福平(每日600mg,共14天),一种强效CYP3A/P-gp诱导剂,导致本品AUCinf和Cmax分别降低了70%和44%。本品和强效CYP3A/P-gp诱导剂联合用药可降低本品的血浆浓度。应避免同时使用强效CYP3A诱导剂;包括但不限于,卡马西平、苯巴比妥、苯妥英、利福布丁、利福平、圣约翰草提取物(贯叶连翘)。联合使用P-gp诱导剂时应谨慎。
影响胃pH值的药物
抑制胃酸药物(如质子泵抑制剂、H2受体拮抗剂、抗酸药)可能改变本品的溶解度,并降低其生物利用度,因为本品的溶解度具有pH值依赖性,当体外pH值升高时,其溶解度降低。在一项健康受试者(N=22)的药物相互作用研究中,空腹服用单剂750 mg塞瑞替尼合用每日40 mg埃索美拉唑(一种质子泵抑制剂)连续给药6日降低了塞瑞替尼的暴露量(AUCinf和Cmax分别下降了76%和79%)。
然而,在研究X2101患者亚组中,空腹条件下单剂750 mg塞瑞替尼合用6天质子泵抑制剂对塞瑞替尼暴露量的影响小于健康受试者,表现为AUC(90%CI)下降了30%(0%,52%),以及Cmax(90%CI)下降了25%(5%,41%),并且在每日一次塞瑞替尼给药达稳态后对塞瑞替尼的暴露量的影响无临床意义。
另3项临床研究的亚组分析(N>400)进一步证实了上述结果,使用和未使用质子泵抑制剂的患者具有相似的稳态暴露量以及相似的临床疗效和安全性。
血浆浓度可能受本品影响的药物
CYP3A和CYP2C9底物
体外研究数据显示,本品竞争性抑制CYP3A底物咪达唑仑及CYP2C9底物双氯芬酸的代谢。并观察到对CYP3A的抑制具有时间依赖性。空腹服用每日750mg的本品,其稳态Cmax值可能大于CYP3A和CYP2C9的Ki值,说明临床上使用的一定浓度的本品可抑制由这些酶代谢的其它药物的清除。同时使用主要由CYP3A和CYP2C9代谢的药物时,可能需要减少本品的给药剂量。应避免同时给予本品和窄治疗指数的CYP3A底物(如阿司咪唑、西沙比利、环孢素、麦角胺、芬太尼、匹莫齐特、奎尼丁、他克莫司、阿芬太尼和西罗莫司)及窄治疗指数的CYP2C9底物(如苯妥英和华法林)。
CYP2A6和CYP2E1底物
基于体外研究数据,本品在临床给药浓度下还可抑制CYP2A6和CYP2E1。因此,本品和主要由这些酶代谢的药物同时使用,可能增加这些药物的血浆浓度。与CYP2A6和CYP2E1底物同时使用时应谨慎,并小心监测可能发生的不良反应。
也不能完全排除诱导除CYP3A4之外的其它PXR调节酶的风险。和口服避孕药同时使用可能会降低药物效果。
转运蛋白底物类药物
体外研究数据表明,临床相关浓度的本品不抑制外排型转运蛋白BCRP,P-gp或MRP2、肝摄取转运蛋白OATP1B1或OATP1B3、肾有机阴离子摄取转运蛋白OAT1和OAT3、或有机阳离子摄取转运蛋白OCT1或OCT2。因此,并不太可能出现由于本品抑制这些转运蛋白底物而造成的药物之间的相互作用。
药效学相互作用
有临床研究报告使用本品的患者出现QT延长。因此,存在或可能出现QT间期延长风险的患者应谨慎使用本品,包括服用抗心律失常药物的患者,如一类抗心律失常药物(奎尼丁、普鲁卡因胺、丙吡胺等),或三类抗心律失常药物(如胺碘酮、索他洛尔、多非利特、伊布利特),或其它可能导致QT间期延长的药物,如阿司咪唑、多潘立酮、氟哌利多、氯喹、卤泛曲林、克拉霉素、氟哌啶醇、美沙酮、西沙必利和莫西沙星。联合使用这些药物时需监测QT间期。
与食物/饮料的相互作用
本品应与食物同服。食物可增加本品的生物利用度。
应告知患者避免进食葡萄柚和葡萄柚汁,因为这些食物可抑制肠壁CYP3A,并可能增加本品的生物利用度。
既往接受过克唑替尼治疗的ALK阳性局部晚期或转移性NSCLC患者-全球III期研究A2303(ASCEND-5)
在一项全球多中心、随机、开放性III期研究A2303中证明了塞瑞替尼用于治疗既往接受过克唑替尼治疗、合并和不合并脑转移的局部晚期或转移性ALK阳性NSCLC患者的疗效和安全性。
主要疗效终点为PFS,由盲态独立审查委员会(BIRC)根据RECIST 1.1进行判定。关键次要终点为总生存期(OS)。其他次要终点包括由BIRC和研究者判定的总体缓解率(ORR)、缓解持续时间(DOR)、疾病控制率(DCR)和至缓解时间(TTR),由研究者判定的PFS以及患者报告的结局(PRO),包括疾病相关症状、功能和健康相关的生命质量。
使用神经放射科医师按照改良的RECIST 1.1(即脑部最多5个病灶)判定的颅内ORR(OIRR)、颅内DCR(IDCR)和颅内缓解持续时间(DOIR)来评估在脑部的抗肿瘤活性。
在研究者认为可持续临床获益的情况下,允许患者在初次进展后继续接受分配的研究治疗。随机分配至化疗组的患者可在出现BIRC判定的符合RECIST定义的疾病进展时交叉至接受塞瑞替尼治疗。
共有231例既往接受过克唑替尼治疗和化疗(包括含铂双药化疗在内的一线或两线化疗)的晚期ALK阳性NSCLC患者被纳入分析。采用VENTANA IHC方法确定ALK阳性。115例患者被随机分配至塞瑞替尼组,116例患者被分配至化疗组(培美曲赛或多西他赛),接受多西他赛和培美曲塞治疗的患者分别为73例和40例。115例患者接受了塞瑞替尼750mg每天一次空腹给药治疗。
两个治疗组间基线疾病特征分布均衡。中位年龄为54.0岁(范围:28~84岁);77.1%患者年龄低于65岁。女性患者占55.8%。研究人群中64.5%为高加索人,29.4%为亚洲人,0.4%为黑人,2.6%为其他种族人。大部分患者患有腺癌(97.0%),且无吸烟史或为既往吸烟者(96.1%)。ECOG体力状态为0/1/2的患者比例分别为46.3%/47.6%/6.1%,基线时有58.0%合并脑转移。
所有患者均接受过塞瑞替尼治疗。198例患者(81.8%)的末次治疗为塞瑞替尼(塞瑞替尼组为81.7%,化疗组为81.9%)。除了1例患者以外,所有患者接受了既往化疗(包括含铂双联方案)用于治疗晚期疾病;塞瑞替尼组11.3%的患者以及化疗组12.1%的患者既往接受过两种化疗方案治疗晚期疾病。
中位随访持续时间为16.5个月(从随机分组至数据截止日期)。
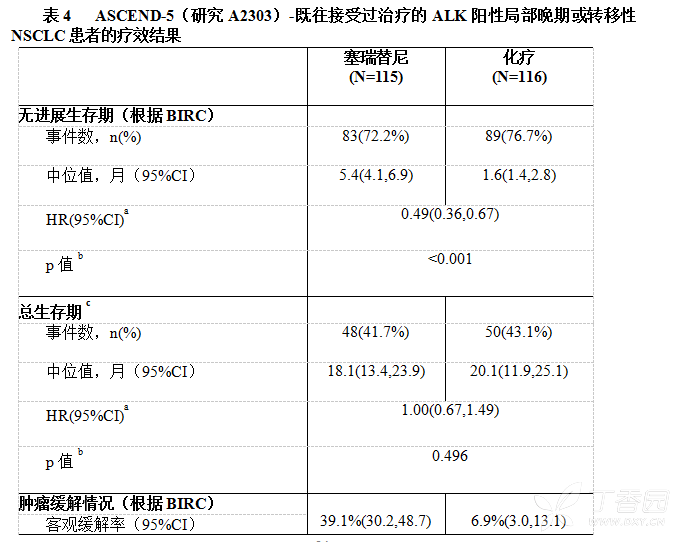
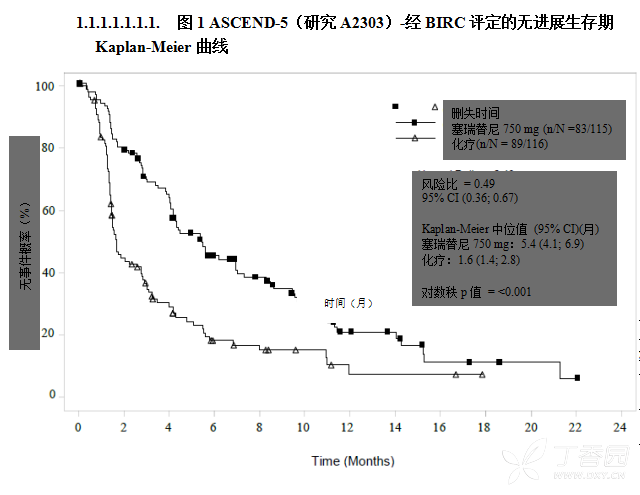
研究达到了其主要目的,证明了塞瑞替尼组与化疗组相比,经BIRC判定的PFS的改善具有统计学意义和临床意义,估算风险下降51%(HR:0.49,95%CI:0.36,0.67)。中位PFS为5.4个月(95%CI:4.1,6.9)和1.6个月(95%CI:1.4,2.8)。
根据研究者评估以及包括年龄、性别、种族、吸烟分类、ECOG体力状态以及是否存在脑转移或既往对塞瑞替尼的反应情况等多个亚组的分析表明,塞瑞替尼相比化疗的PFS获益具有稳健性和一致性(参见图2)。
ORR和DCR(疾病控制率)分析结果进一步支持了该获益。与化疗组相比,塞瑞替尼也显著改善了经BIRC评定的ORR(参见表4)。
至数据截止日,OS数据不成熟,塞瑞替尼组有48起(41.7%)事件以及化疗组有50起(43.1%)事件,相当于最终OS所需事件的大约50%。另外,化疗组有81例患者(69.8%)在停用研究治疗后接受塞瑞替尼作为化疗后的第一种抗肿瘤治疗。
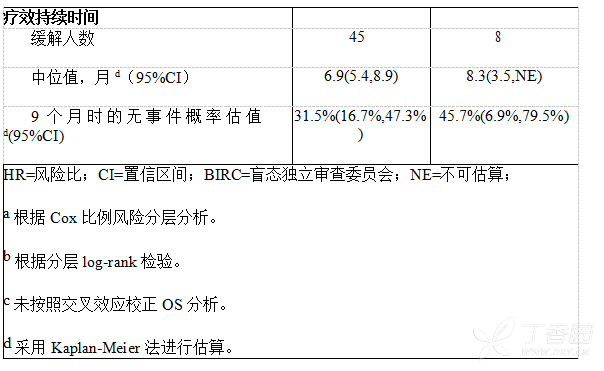
研究A2303的疗效数据汇总于表4,PFS和OS的Kaplan-Meier曲线和按亚组列出的PFS森林图分别参见图1和图2和图3。
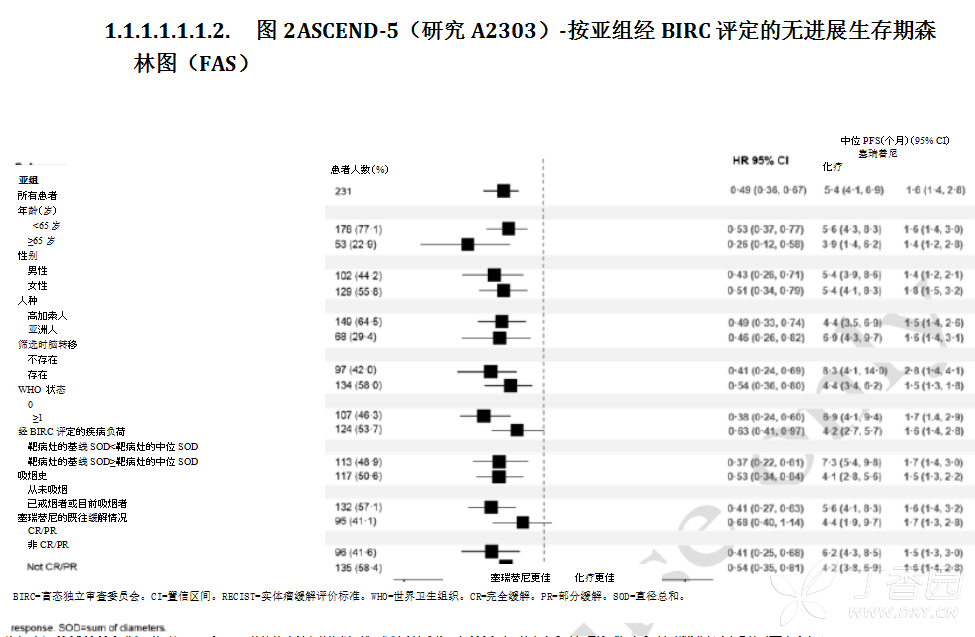
对于“WHO状态”,Cox回归模型按照随机化(IRT)时合并或不合并脑转移进行分层。
已戒烟者或目前吸烟者亚组包括5名目前吸烟者。

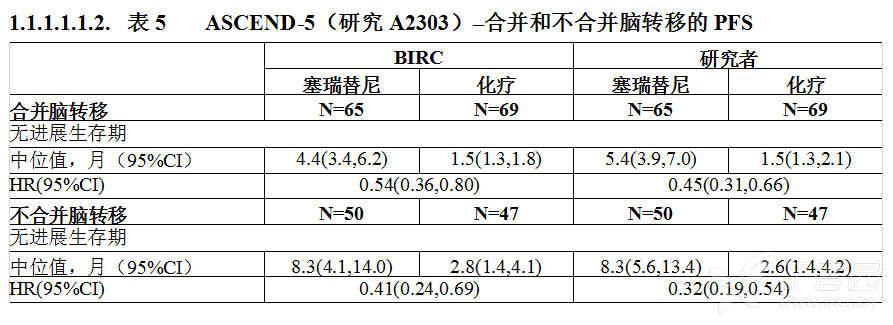
在研究A2303中,133例基线时合并脑转移灶(塞瑞替尼组66例,化疗组67例患者)的患者接受了BIRC神经放射科医师对颅内缓解情况的评估。对于在基线时有可测量脑转移灶并且至少有一次基线后评估的患者中的颅内ORR(OIRR),塞瑞替尼组(35.3%,95%CI:14.2,61.7)要高于化疗组(5.0%,95%CI:0.1,24.9)。
在合并脑转移和不合并脑转移的患者亚组中,塞瑞替尼组使用RECIST 1.1经BIRC和研究者评定的中位PFS均长于化疗组(根据CRF上的癌症的程度,参见表5)。
剂量优化研究A2112(ASCEND-8)
在一项多中心、开放、剂量优化研究A2112(ASCEND-8)中评价了进食条件下给予本品450 mg的疗效。总计81名既往未经治疗的ALK阳性局部晚期或转移性NSCLC患者随机于进食条件下给予本品450 mg每日一次(N=41)或空腹条件下给予本品750 mg每日一次(N=40)。采用VENTANA IHC方法确定ALK阳性。关键次要疗效终点为盲态独立审查委员会(BIRC)评估的总体缓解率(ORR)(按照RECIST 1.1评估)。
两组间的人群特征:平均年龄53岁、年龄小于65岁(79%)、女性(57%)、高加索人(54%)、亚洲人(33%)、从不吸烟者或曾经吸烟者(95%)、WHO PS 0或1(93%)、腺癌组织学(94%)和脑转移(33%)。
ASCEND-8的疗效结果总结于表6。

既往接受过克唑替尼治疗的ALK局部晚期或转移性NSCLC患者-中国I/II期研究(CLDK378A2109)
在中国开展了一项多中心、开放性、单臂研究,对塞瑞替尼在ALK阳性的克唑替尼治疗后的NSCLC中国患者中安全有效性进行了评估。
该研究一共入选了103例既往接受过克唑替尼治疗且接受或未接受过化疗(最多允许2线化疗)的局部晚期或转移性ALK阳性NSCLC患者。采用VENTANA IHC方法确定ALK阳性。入组研究前,所有患者都在克唑替尼治疗期间或治疗后发生疾病进展,且所有患者入组研究前的最后一种治疗均为克唑替尼。患者中位年龄为49.0岁,多数患肺腺癌(99.0%)。
自原发部位初次诊断癌症到入组研究的中位时间为18.68个月(范围:3.9~86.9),自初次诊断到第一次复发/恶化的中位时间为8.08个月(范围:0.4~47.7)。28例患者(27.2%)接受过既往手术治疗,40例患者(38.8%)接受过既往放疗。72例患者(69.9%)接受过至少一种既往化疗方案的治疗。
主要分析的截止日期为2015年10月30日,所有患者都已完成至少6个周期/24周的治疗或提前停用研究药物),患者中位随访时间为8.31个月。
该研究的总体缓解结果见表7。疗效评价依照RECIST1.1进行。

研究者评价的中位DOR为8.5个月(95%CI:7.3,NE);42例确认CR或PR的患者中22例(52.4%)患者被截尾,对于20例研究者评价达到CR或PR的患者,9个月无事件率估值为47.0%(95%CI:28.5%,63.5%)。BIRC评价的中位DOR为7.5个月(95%CI:5.6,13.0);33例缓解患者中的15例(45.5%)患者被截尾,对于18例BIRC评价达到CR或PR的患者,9个月无事件率估值为45.7%(95%CI:26.2%,63.4%)。
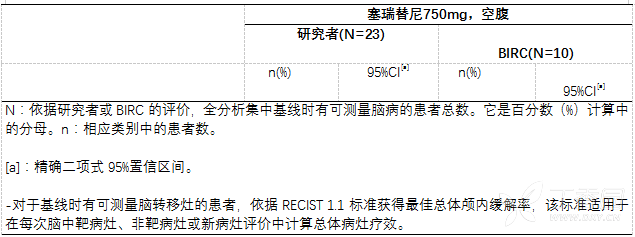
入组研究时,65例(63.1%)患者报告脑转移。根据研究者评价,65例患者有颅内病灶,这些患者中有23例(22.3%)在入组研究时有可测量的颅内病灶。经BIRC评价,60例患者有颅内病灶,其中10例(9.7%)患者在入组研究时有可测量的颅内病灶。
经研究者评价,基线时有可测量病灶的23例患者中,OIRR为39.1%(9/23;95%CI:19.7%,61.5%);经BIRC评价,基线时有可测量病灶的10例患者中,OIRR为0(95%CI:0.0%,30.8%;表8)。
值得注意的是,BIRC评价中包括的患者数很少,并且本研究未设定一名神经放射科医生对颅内病灶进行评价,也未将脑部视为一个单独的器官部位来依据RECIST进行评价,所以对这一患者集未得出任何结论。研究者(82.6%;95%CI 61.2%,95.0%)和BIRC(80.0%;95%CI 44.4%,97.5%)评价的颅内DCR一致。

对于有不可测量的脑转移的患者,研究者(87.7%;95%CI 77.2%,94.5%)和BIRC(76.7%;95%CI 64.0%,86.6%)评价的DCR相似。
研究者评价的中位PFS为5.7个月(95%CI:5.4,7.5);34例(33.0%)患者被截尾,其中包括24例(23.3%)到数据截止之时仍在研究中且未发生任何事件的患者。
BIRC评价的中位PFS为5.4个月(95%CI:3.6,5.6);28例(27.2%)患者被截尾,其中包括16例(15.5%)到数据截止之时仍在研究中且未发生任何事件的患者。
截至数据截止之日,39例患者(37.9%)发生事件(死亡);64例患者(62.1%)被截尾,其中包括59例(57.3%)生存患者和5例(4.9%)失访患者。中位OS尚未达到。
一般毒性
在非临床动物模型中,毒性靶器官包括但不限于:胰腺、胆胰管/胆管、胃肠道及肝脏。在大鼠中,当暴露量为人体推荐剂量下暴露(以AUC计)的1.5倍时,可见胰腺局灶性腺泡细胞萎缩;当暴露量为人体推荐剂量下暴露(以AUC计)的5%及以上时,可见胆胰管及胆管坏死。
在猴中,暴露量为人体推荐剂量下暴露(以AUC计)的0.5倍及以上时,可见胆管炎及空泡化。当猴体内暴露量为人体推荐剂量下暴露(以AUC计)的0.5倍时,高发十二指肠微小坏死及出血;当大鼠体内暴露量与临床推荐剂量的暴露相似时,也可见上述毒性反应。
遗传毒性
Ames试验表明塞瑞替尼不是一种潜在的诱变剂,在体外培养的人外周血淋巴细胞中进行的染色体畸变分析中观察到多倍体,未显示致结构上的染色体畸变的可能性。采用培养的人外周血淋巴细胞进行的微核试验结果为阴性。体内大鼠微核试验显示,任何剂量的塞瑞替尼口服给药后对大鼠骨髓无不良的染色体影响。
生殖毒性
在猴和大鼠一般毒性试验中,当暴露量分别为人体推荐剂量的暴露量的0.5或1.5倍(根据人体推荐剂量的AUC计)时,雄性或雌性动物生殖器官未见不良影响。塞瑞替尼的生育力和早期胚胎毒性研究尚未开展。
大鼠胚胎-胎仔发育毒性试验中,在器官形成期每日给予塞瑞替尼50mg/kg(低于人体推荐剂量时AUC的0.5倍),可见剂量相关的骨骼异常,包括骨化延迟和骨骼变异。
妊娠兔在器官形成期每日给予塞瑞替尼2mg/kg(约为人体推荐剂量时AUC的0.015倍)及以上剂量,可见剂量相关的骨骼异常,包括骨化不全。当剂量≥10mg/kg/日(约为人体推荐剂量时AUC的0.13倍)时,试验动物可见低发生率的内脏异常,包括胆囊及食管后锁骨下动脉缺失或错位。当剂量≥30mg/kg时,试验动物可出现母体毒性和流产。此外,50mg/kg剂量时,可见死胎。
致癌性
塞瑞替尼尚未开展致癌性试验。